НЕ ГАДАЙ, А ПРОВЕРЯЙ!!!
ЭКСПРЕСС-ДИАГНОСТИКА
ВИЧ
ГЕПАТИТ С
ГЕПАТИТ В
Результат в течение часа!!!
БЫСТРО, КАЧЕСТВЕННО, ДОСТУПНО
Прием крови ежедневно, кроме выходных с 8:00 до 15:00
Обращаться в кассу пр. 8-й Подлесный, 11 тел. 59-28-45
Исследование на наличие клеща демодекс (Demodex folliculorum Demodex brevis), микроскопическое исследование
Биологический материал: ресницы/кожа
(DEMODECOSIS OCULI) - болезнь, вызываемая паразитированием условно патогенного клеща – железницы угревой (Demodex folliculorum и Demodex brevis), размерами 0,2-0,5 мм. Излюбленная локализация клеща – веки, кожа лица, область надбровных дуг, лоб, носогубные складки и подбородок, наружный слуховой проход. Продукты жизнедеятельности клеща способствуют аллергизации организма, развитию Acne rosacea на лице, себореи; вызывают специфическое поражение глаз – демодекозный блефарит и блефароконьюнктивит. Заболевание с сезонными обострениями весной и осенью. Заболевание распространено во всех странах и носит хронический характер во все времена года. Клиническая картина демодекоза преимущественно регистрируется у лиц с ослабленной иммунной системой, нарушениями обмена веществ, часто – в пожилом возрасте. Встречается у детей с хроническими заболеваниями желудочно-кишечного тракта и легких, некорригированной рефракционной патологией (дальнозоркость). Заражение происходит при прямом контакте. Также известны случаи заражения в косметических салонах при чистке лица. Пациенты часто жалуются на сильный зуд век, порой становящийся нестерпимым, особенно к вечеру, на тяжесть в глазах, покраснение и воспаление краев век (блефарит), скудное слизистое отделяемое из глаз. Характерен вид пораженного века: налет по краю век, реснички слипшиеся, окружены корочками в виде муфты. Предметом тревоги (а особенно у женщин) может стать выпадение ресниц, появление на них множественных белых чешуек. В дальнейшем к воспалению края век присоединяется воспаление конъюнктивы, что обуславливает наличие таких жалоб, как покраснение глаза, слезотечение, постоянное чувство инородного тела в глазу.
Диагноз ставится на основании клинической картины, а подтверждается с помощью микроскопического исследования – в исследуемом соскобе с кожи лица или в секрете сальных желез обнаруживаются клещи угревой железницы.
Материалом для исследования служат ресницы. С каждого глаза берется по 6-8 ресниц, соскоб кожи и помещают на стекло с 1-2 каплями глицерина.
На кануне забора материала не использовать декоративную и лечебную косметику. Доставка материала в лабораторию в течение 24 часов. Подобное исследование дает возможность быстрой диагностики.
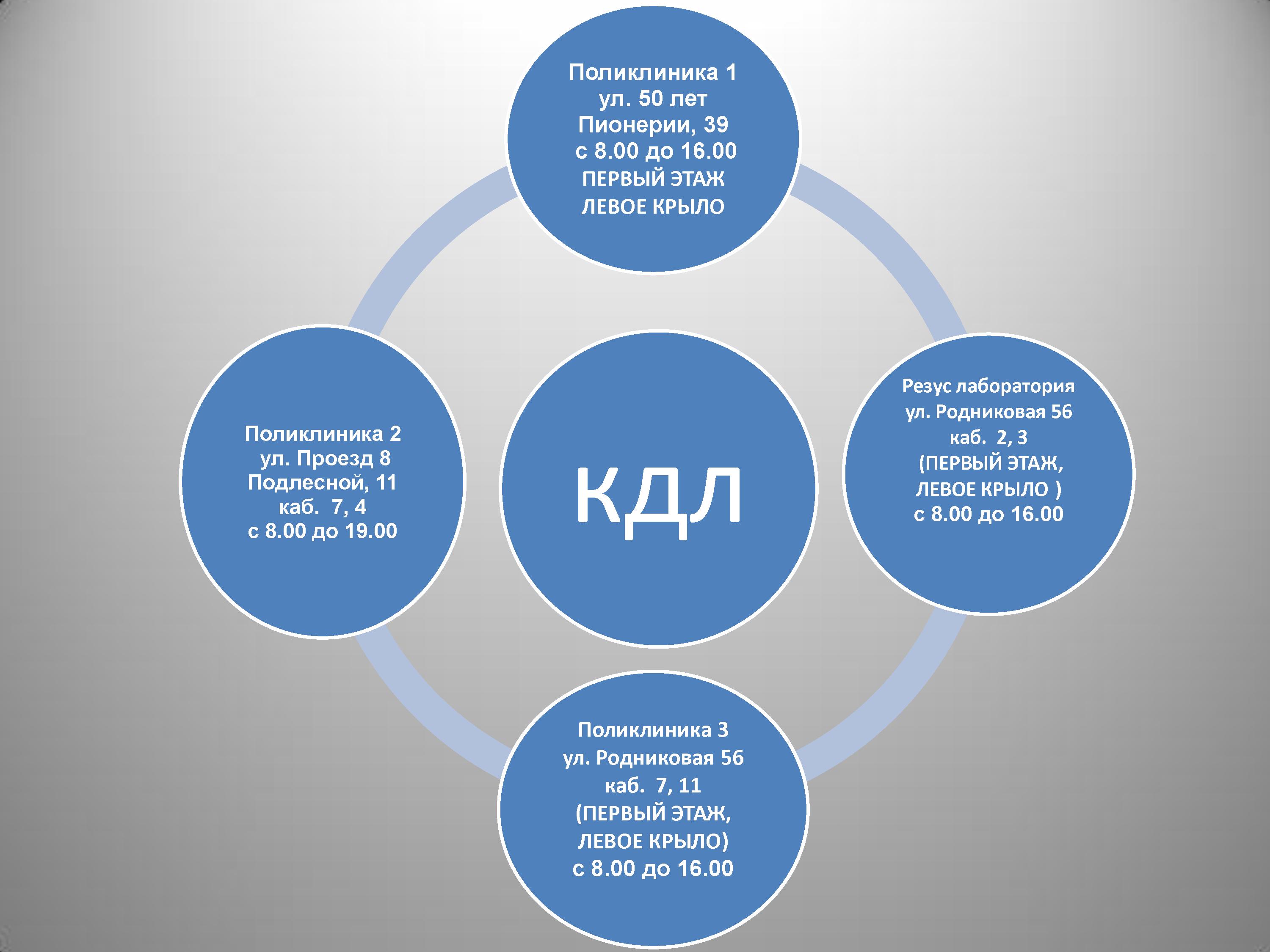
ИММУНОГЕМАТОЛОГИЧЕСКАЯ ЛАБОРАТОРИЯ
УЛ. РОДНИКОВАЯ, 56 КАБИНЕТ 2, 3 (ПЕРВЫЙ ЭТАЖ, ЛЕВОЕ КРЫЛО)
забор крови на исследования каждый день с 8.00 -12.00 кроме выходных
готовность анализа 1-3 рабочих дня
Проезд:
трамваем: 1, 4, 7, 10 остановка – монтажный техникум,
троллейбусом: 6, 9 остановка – магазин Подарки,
автобусом: 36, 56 остановка – магазин Подарки
По адресу: ул. Молодежная, 60 лаборатория не работает.
Выполняемые виды исследований:
- Определение групповой и резус принадлежности, с внесением данных в документ (паспорт);
- Определение и титрование резус-антител;
- Выявление иммунных антител по системе АВ0 у беременных и родильниц;
- Выявление иммунных антител по системе АВ0 и Резус в грудном молоке;
- Типирование эритроцитных антигенов по системе DCE-Kell;
- Определение антиэритроцитных антител по редким факторам (DCE-Kell);
- Проведение прямой и непрямой пробы Кумбса;
- Консультация врача лаборанта высшей квалификационной категории по результатам изосерологических исследований.
Группы крови.
Эритроциты человека имеют на своей поверхности антигены, обуславливающие уникальный «паспорт» групп крови каждого индивидуума. На основании наличия или отсутствия того или иного антигена выделено 4 группы крови: О(I), A(II), B(III) и АВ (IV) . Группа крови не изменяется в течение всей жизни. Переливание несовместимой крови приводит к тяжелым осложнениям: гемолизу и поражению почек, иногда с летальным исходом.
Резус-фактор.
Резус принадлежность определяют в зависимости от наличия или отсутствия на поверхности эритроцитов антигена D известного, как антиген Rh или резус-фактор. Фактор Rh содержится в эритроцитах у 85% людей. Наличие резус-фактора не зависит от группы крови по системе АВ0. При определении Rh эритроциты пациента смешивают с анти Rh сывороткой. Если при этом происходит агглютинация, то кровь считается резус положительной, если агглютинации нет, значит, на эритроцитах пациента отсутствует резус фактор и кровь является резус отрицательной. Определение резус фактора и группы крови применяется при переливании крови и ее компонентов, а также при планировании и ведении беременности.
1. Определение совместимости донора и реципиента при переливании крови;
2. Подготовка пациента к оперативным вмешательствам;
3. Обследование беременных женщин;
4. Диагностика гемолитической болезни новорожденных.
5. При поступлении на военную службу, в ряды МЧС и другие силовые структуры.
Подготовка к исследованию
Специальной подготовки к исследованию не требуется. Необходимо следовать общим требованиям подготовки к исследованиям.
ОБЩИЕ ПРАВИЛА ПОДГОТОВКИ К ИССЛЕДОВАНИЯМ:
1. Для большинства исследований кровь рекомендуется сдавать утром, в период с 8 до 11 часов, натощак (между последним приемом пищи и взятием крови должно пройти не менее 8-ми часов, воду можно пить в обычном режиме), накануне исследования легкий ужин с ограничением приема жирной пищи. Для тестов на инфекции и экстренных исследований допустимо сдавать кровь через 4-6 часов после последнего приема пищи.
2. ВНИМАНИЕ! Специальные правила подготовки для ряда тестов: строго натощак, после 12-14 часового голодания, следует сдавать кровь на гастрин-17, липидный профиль (холестерин общий, холестерин-ЛПВП, холестерин-ЛПНП, холестерин-ЛПОНП, триглицериды, липопротеин (а), аполипо-протен А1, аполипопротеин В); глюкозотолерантный тест выполняется утром натощак после 12-16 часов голодания.
3. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
4. За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
5. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
6. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
7. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10–14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7–14 дней после последнего приема препарата.
Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
С этим исследованием сдают
АТ к резус-фактору (титр)
У резус-положительного (Rh+) отца и резус-отрицательной (Rh-) матери может появиться малыш с (Rh+), унаследованным от мужчины. В этом случае Rh матери оказывается несовместимым с Rh ребенка, возникает конфликт. Организм матери определяет плод чужеродным и начинает выработку антител, представляющих серьезную опасность для здоровья и жизни ребенка. Несовместимость по группы крови (AB0 системы) также опасно, но встречается реже, чем ситуация с Rh. Чтобы предупредить проблемы с развитием беременности специалист назначает женщине анализ на определение количества антител к антигенам плода. Антитела начинают вырабатываться приблизительно на седьмые сутки от зачатия. Они представляют собой специфические сывороточные белки крови, действие которых направлено на уничтожение плода. Чтобы предупредить самопроизвольный выкидыш женщине придется на протяжении всей беременности проводить плановую диагностику крови: С 8 по 30 неделю ее назначают ежемесячно. С 30 недели до начала родов один раз в две недели. Регулярное исследование важно для здоровья плода. На протяжении беременности возрастает проницаемость сосудистой стенки, что приводит к большему проникновению антигенов плода в организм матери и активной выработке антигенов.
группа антигенов на поверхности эритроцитов, являющиеся важными детерминантами крови, и служащими мишенью для многих аутоимунных или аллоимунных заболеваний, уничтожающих красные кровяные клетки крови. Показатель Kell обозначается как K, k и Kp. Антигены Kell представляют собой пептиды, обнаруженные в белке kell, 93 кДа трансмембранной цинко-зависимой эндопептидазе, которая отвечает за расщепление эндотелина-3.
Антигены Kell - способ определения антигенов эритроцитов из системы Kell. Применяется при подборе крови для переливания (с целью избегания посттрансфузионных осложнений).
Исследование включает в себя определение наличия на исследуемых эритроцитах антигенов С, Е, с, е и К.
Антигены системы Kell обладают наиболее сильными антигенными свойствами среди антигенов эритроцитов. Они занимают второе место после антигенов системы- Резус (D-антигена) в плане посттрансфузионных осложнений. В настоящее время насчитывается 24 антигена эритроцитов системы Kell.
Исследование крови на антитела по системе ABO
Показано женщинам в период беременности, если существует вероятность развития иммунологического группового конфликта. При определении риска учитывается сочетание групп крови родителей. Наличие антител в крови чаще всего определяется у беременных с I группой, если от отца ребенку передалась II, III или IV. Также вероятностно конфликтными являются сочетания II материнская + III или IV отцовская, III материнская + II или IV отцовская. При назначении анализа учитываются и другие факторы риска: нарушение проницаемости плаценты, травмы живота, инвазивные диагностические процедуры (например, амниоцентез). Во всех этих случаях возможно попадание эритроцитов плода в кровь матери с последующей выработкой антигрупповых антител. Клинически определить наличие иммунологического конфликта такого типа нельзя – женщина не чувствует никаких изменений. Но если не отслеживать титр антител, то существует риск развития у ребенка гемолитической болезни, которая проявляется отеками, желтушностью, анемией, увеличением селезенки и печени, в тяжелых случаях – отставаниями в развитии.
Еще одним показанием для исследования крови на антитела по системе ABO являются осложнения после гемотрансфузии. При групповом конфликте часто развивается острый внутрисосудистый гемолиз – реакция разрушения эритроцитов введенной крови. Он проявляется жжением в месте инфузии, лихорадкой, ознобом, болью в спине и в туловище, паническими приступами. При мониторинге беременности решение о проведении анализа принимается врачом с учетом совокупности факторов риска развития группового конфликта. Исследование крови на антитела по системе ABO не является скрининговым в отличие, например, от теста на антиэритроцитарные антитела. Это связано с тем, что иммунологический конфликт такого типа развивается нечасто, а гемолитическая болезнь протекает в легкой форме и в основном проявляется желтухой новорожденных.
РИНОЦИТОГРАММА НА ЭОЗИНОФИЛЫ ИЗ НОСА: ЧТО ПОКАЗЫВАЕТ, ПРАВИЛА ЗАБОРА
Риноцитограмма – это дифференциальная диагностика этиологии ринита.
Назальный секрет выполняет важные защитные функции. Его исследование позволяет уточнить этиологию заболеваний носа (ринит), что особенно важно при подозрении на аллергический ринит. Это хроническое распространённое заболевание слизистой оболочки полости носа, обусловленное ингаляционными аллергенами. Частота симптомов аллергического ринита в РФ достигает 38%; распространённость заболевания среди детского населения достигает 40%. Эффективная терапия невозможна без точной диагностики.
Важным маркёром аллергической этиологии ринита является характеристика назального секрета: специфичным методом является микроскопия мазка отделяемого полости носа, окрашенного по методу Романовского-Гимзы. При аллергическом рините содержание эозинофилов в мазке из носа повышено и составляет более 10% от общего количества клеток.
Показания к назначению анализа:
Воспалительное заболевание слизистой оболочки носа: выделения из носа, затруднение носового дыхания, чихание и зуд в полости носа.
Материал для исследования: биологический материал, нанесённый на предметное стекло.
Форма заключения: описание общей картины, количество нейтрофильных лейкоцитов, эозинофилов, эпителия, флоры.
1. Большое количество эозинофилов характерно для аллергической этиологии ринита.
2. Большое количество нейтрофилов – свидетельство острой инфекции.
3. Большое количество эозинофилов и нейтрофилов характерно для аллергического ринита, осложнённого вторичной инфекцией.
4. Отсутствие или незначительное количество и эзинофилов, и нейтрофилов характерно для вазомоторного ринита.
Хеликобактер пилори

На сегодняшний день наша лаборатория предлагает два неинвазивных метода диагностики:
Иммуноферментный анализ крови, в ходе которого выявляется наличие и подсчитывается количество антител (иммуноглобулинов) к Хеликобактер пилори.
Выявление фрагментов ДНК Helicobacter pylori в кале методом полимеразной цепной реакции (анализ на антиген).
Анализ крови на антитела к Хеликобактер пилори: как и когда сдавать?
Кровь нужно сдавать утром, натощак.
Как сдается анализ кала на Хеликобактер пилори?
Кал собирается в домашних условиях и сдается в лабораторию в специальном контейнере. Образец должен быть без посторонних примесей (моча, желчь, гной, кровь, слизь и т.д.).
Оплата анализа в кассе.
Прием крови в процедурном кабинете каждый день с 8.00 до 10.00
Прием кала в лаборатории каждый день с 8.00 до 10.00
Диагностика заболеваний щитовидной железы

Т4
Вырабатывается фолликулярными клетками щитовидной железы под контролем ТТГ (тиреотропного гормона). Является предшественником Т3. Повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезёнки и яичек. Увеличивает потребность организма в витаминах. Стимулирует синтез витамина А в печени. Снижает концентрацию холестерина и триглицеридов в крови, ускоряет обмен белка. Повышает экскрецию кальция с мочой, активирует обмен костной ткани, но в большей степени - резорбцию кости. Обладает положительным хроно- и инотропным действием на сердце. Стимулирует ретикулярную формацию и корковые процессы в центральной нервной системе.
В течение дня максимальная концентрация тироксина определяется с 8 до 12 часов, минимальная - с 23 до 3 часов. В течение года максимальные величины Т4 наблюдаются в период между сентябрём и февралём, минимальные - в летнее время. У женщин концентрация тироксина ниже, чем у мужчин. Во время беременности концентрация тироксина нарастает, достигая максимальных величин в III триместре. Уровень гормона у мужчин и женщин остается относительно постоянным в течение всей жизни, снижаясь только после 40 лет.
Концентрация свободного тироксина, как правило, остаётся в пределах нормы при тяжёлых заболеваниях, не связанных с щитовидной железой (концентрация общего Т4 может быть пониженной!).
Повышению уровня Т4 способствуют высокие концентрации билирубина в сыворотке, ожирение, наложение жгута при взятии крови.
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.
При контроле динамики показателя рекомендуется сдавать кровь на исследование в одинаковое время суток.
Недавние воздействия на щитовидную железу, включая оперативное вмешательство, радиотерапию, лекарственную терапию (в том числе, прием тиреоидных гормонов, йодсодержащих препаратов), могут повлиять на результат теста.
Условия и время проведения исследования определяет лечащий врач.
· Сниженный или повышенный уровень ТТГ.
· Контрольное исследование при выявленном диффузном токсическом зобе (1,5 - 2 года 1 - 3 раза в месяц).
· Зоб.
· Клиническая картина гипотиреоза или тиреотоксикоза.
Повышение уровня тироксина (Т4) свободного:
1. токсический зоб;
2. тиреоидиты;
3. тиреотоксическая аденома;
4. синдром резистентности к тиреоидным гормонам;
5. ТТГ-независимый тиреотоксикоз;
6. гипотиреоидизм, леченный тироксином;
7. семейная дизальбуминемическая гипертироксинемия;
8. послеродовая дисфункция щитовидной железы;
9. хориокарцинома;
10. состояния, при которых снижается уровень или связывающая способность тироксинсвязывающего глобулина;
11. миеломы с высоким уровнем IgG;
12. нефротический синдром;
13. хронические заболевания печени;
14. тиреотоксикоз вследствие самоназначения Т4;
15. ожирение;
16. приём следующих препаратов: амиодарон, препараты гормонов щитовидной железы (левотироксин), пропранолол, пропилтиоурацил, аспирин, даназол, фуросемид, радиографические препараты, тамоксифен, вальпроевая кислота;
17. лечение гепарином и заболевания, связанные с повышением свободных жирных кислот.
Снижение уровня тироксина (Т4) свободного:
1. первичный гипотиреоз, не леченный тироксином (врождённый, приобретённый: эндемический зоб, аутоиммунный тиреоидит, новообразования в щитовидной железе, обширная резекция щитовидной железы);
2. вторичный гипотиреоз (синдром Шихана, воспалительные процессы в области гипофиза, тиреотропинома);
3. третичный гипотиреоз (черепно-мозговые травмы, воспалительные процессы в области гипоталамуса);
4. диета с низким содержанием белка и значительная недостача йода;
5. контакт со свинцом;
6. хирургические вмешательства;
7. резкое снижение массы тела у женщин с ожирением;
8. употребление героина;
9. приём следующих препаратов: анаболические стероиды, противосудорожные средства (фенитоин, карбамазепин), передозировка тиреостатиков, клофибрат, препараты лития, метадон, октреотид, оральные контрацептивы.
ТТГ – гликопротеин с молекулярной массой около 28 кДа. Синтезируется в передней доле гипофиза. Активирует продукцию и секрецию гормонов щитовидной железы (тиреоидных гормонов), инициирует клеточный рост и митотическую активность клеток щитовидной железы. Синтез и секреция ТТГ стимулируются тиротропин-рилизинг-гормоном гипоталамуса в ответ на снижение уровня циркулирующих тиреоидных гормонов. Уровень ТТГ находится в обратной логарифмической зависимости от концентрации Т4: при возрастании уровня Т4 выработка ТТГ снижается, при снижении уровня Т4 выработка ТТГ компенсаторно возрастает, что способствует поддержанию концентрации тиреоидных гормонов на необходимой высоте. Секреция ТТГ подвержена влиянию разных нейрональных механизмов и изменяется во время сна, понижения температуры, неспецифического стресса. Для ТТГ характерны суточные колебания концентрации: наивысших величин ТТГ крови достигает к 2-4 часам ночи, высокий уровень в крови сохраняется до 6-8 ч утра, минимальные значения ТТГ приходятся на 17-18 часов. Референсные значения уровня ТТГ, приводимые ниже, применимы для амбулаторных пациентов в период времени от 8 до 18 ч. Нормальный ритм секреции тиротропина нарушается при бодрствовании ночью.
При клинически выраженном первичном гипотиреозе (т. е. поражении на уровне щитовидной железы, которое приводит к снижению ее функции) – отмечается значительное увеличение уровня ТТГ на фоне низкого уровня тиреоидных гормонов. Первичный гипертиреоз, напротив, ассоциируется со сниженным или неопределяемым уровнем ТТГ и высоким уровнем тиреоидных гормонов. Определение уровня ТТГ позволяет выявлять и субклинические стадии заболеваний щитовидной железы, когда концентрация тиреоидных гормонов еще поддерживается регуляторными механизмами в рамках референсных значений. Обычно при скрининговом исследовании функции щитовидной железы ТТГ используют в качестве единственного теста или в комплексе с определением свободного Т4.
Прием препаратов тироксина накануне взятия крови для исследования не влияет на концентрацию ТТГ. Нормализация уровня ТТГ при проведении заместительной терапии гипотиреоза препаратами L-тироксина происходит медленно (в течение нескольких недель и месяцев), поскольку при хроническом выраженном гипотиреозе развивается гиперплазия тиреотрофов. Парадоксальное сочетание – высокий уровень ТТГ и высокий уровень свободного Т4 – в этот период является искусственно вызванным (ятрогенным) состоянием. Повторные исследования уровня ТТГ в целях контроля терапии целесообразно проводить не ранее, чем через 6 недель после изменения дозы или вида препарата.
При вторичном и третичном гипотиреозе, связанном с гипофизарной дисфункцией вследствие патологии гипофиза и гипоталамуса, значительно сниженные уровни Т3 и Т4 сочетаются с нормальным или слабо увеличенным уровнем ТТГ, который в этих случаях обладает редуцированной биологической активностью. Редкие клинические случаи вторичного гипертиреоза могут быть следствием ТТГ-секретирующих опухолей.
Тяжелые заболевания, не связанные с патологией щитовидной железы, могут вызывать временное изменение концентрации ТТГ. Причиной может быть применение лекарственных препаратов или последствия самого заболевания. Обычно наблюдается снижение уровня ТТГ в острую фазу заболевания и некоторое повышение уровня при выздоровлении. При необходимости в таких случаях целесообразно ориентироваться на расширенный референсный диапазон ТТГ (0,02-10 мЕд/л) и использовать комплекс тестов ТТГ и Т4 (или свободный Т4).
Физиологические изменения концентрации ТТГ отмечаются во время беременности. Высокие концентрации хорионического гонадотропина, обладающего определенным структурным сходством с ТТГ, способны оказывать стимулирующее влияние на синтез тиреоидных гормонов. В I триместре беременности наблюдается временное повышение содержания Т4 и снижение уровня ТТГ. На протяжении II и III триместров уровень ТТГ возвращается к норме. Повышенный уровень ТТГ на ранних сроках беременности может говорить о скрытом гипотиреозе матери, потенциально опасном для развития плода.
· Диагностика субклинических стадий первичного гипо- и гипертиреоза. Состояния, связанные с задержкой умственного и полового развития у детей, сердечными аритмиями, миопатией, идиопатической гипотермией, депрессией, алопецией, бесплодием, аменореей, импотенцией и снижением либидо, гиперпролактинемией.
· Зоб.
· Мониторинг заместительной терапии при первичном гипотиреозе.
· Скрининг беременных в I триместре для выявления скрытого гипотиреоза, потенциально опасного для плода.
· Контроль состояния при выявленном гипотиреозе (пожизненно 1-2 раза/год).
· Контроль состояния при выявленном диффузном токсическом зобе (в течение 1,5-2 лет 1-3 раза/месяц).
ан ТПО
Антитела к белку-предшественнику тиреоидных гормонов.
Тиреоглобулин - йодированный белок, из которого образуются тиреоидные гормоны (T4 и T3). В процессе синтеза тиреоглобулин покидает основные клетки щитовидной железы и запасается в фолликуле в виде коллоида. Антитела к тиреоглобулину являются важным параметром для выявления аутоиммунных заболеваний щитовидной железы, таких как болезнь Хашимото, атрофический аутоиммунный тиреоидит, диффузный токсический зоб. Сочетание определения АТ-ТГ и АТ-ТПО позволяет обнаружить большинство случаев болезни Хашимото и установить природу первичного идиопатического гипотиреоза.
У больных тиреоидитом Хaшимото титр АТ-ТГ в процессе лечения, как правило, снижается, но встречаются больные, у которых они персистируют или обнаруживаются волнообразно с периодом около 2 - 3 лет. Титр АТ-ТГ в крови коррелирует больше с содержанием тиреотропного гормона, чем с концентрацией тиреоглобулина. Использование АТ-ТГ для выявления аутоиммунных заболеваний щитовидной железы особенно оправдано в йоддефицитных регионах.
Определение АТ-ТГ, как и АТ-ТПО, даёт возможность прогнозировать нарушение функции щитовидной железы у больных с другими аутоиммунными эндокринными заболеваниями и у членов семей с наследственными органоспецифическими аутоиммунными заболеваниями. У детей, рождённых от матерей с высокими титрами АТ-ТГ, в течение жизни могут развиться аутоиммунные тиреоидные заболевания, что требует отнесения таких детей к группе риска.
Новорождённые: высокий уровень АТ-ТГ у матери.
Взрослые:
· Хронический тиреоидит (Хашимото).
· Дифференциальная диагностика гипотиреоза.
· Зоб.
· Диффузный токсический зоб (болезнь Грейвса).
· Плотный отёк голеней (перитибиальная микседема).
При отсутствии направления на анализ услугу можно получить на альтернативной основе - платно.
Сдать анализы можно в удобное время и без очередей!
Шаг 1. Ознакомиться с информацией, предоставленной ЛПУ об условиях и порядке предоставления платных медицинских услуг, прейскурантом цен, проектом договора (ознакомление с проектом договора и иной информацией о предоставлении платных медицинских услуг приравнивается к заключению договора в простой письменной форме). При желании вы в праве потребовать заключение договора в письменной форме. Выбор пациента в медицинской помощи на платной основе в обязательном порядке оформляется договором об оказании платных медицинских услуг
Шаг 2. Оплатить медицинскую помощь в кассе. Получить кассовый чек или один экземпляр заполненной квитанции, подтверждающие прием наличных денег
Шаг 3. Подойти в лабораторию или процедурный кабинет для сдачи анализа
Важнейшим фактором диагностики заболеваний на ранней стадии, контроля за ходом лечения и профилактики патологических изменений систем и органов пациента, являются своевременные и точные результаты клинических анализов. Они позволят лечащему врачу своевременно среагировать на малейшие изменения состояния организма пациента, скорректировать терапию и предотвратить возможные осложнения. Наряду с этим результаты медицинских анализов необходимы для трудоустройства, оформления многих документов, посещения ребенком школы и детского сада и т.д.
Ежедневно в нашу лабораторию обращаются более 300 пациентов, чтобы сдать анализы. У нас созданы все условия для того, чтобы Вы смогли получить качественную лабораторную диагностику состояния своего здоровья:
· Собственная клинико-диагностическая лаборатория.
· Точность и своевременность результатов. Наша лаборатория успешно участвует в Федеральной системой внешней оценки качества клинических лабораторных исследований (ФСВОК).
· Удобный режим работы, быстрый прием без записи. К нам обращаются в том случае, когда необходимо сдать анализ быстро, вне очереди, без записи, сэкономить время и получить качественное обслуживание.
· Удобное расположение. Вы можете сдать анализ в любой из наших 3 поликлиник
· Вы можете сдать биоматериал на исследование воспользовавшись услугами Службы выезда на дом.
· У нас современное оборудование и квалифицированные специалисты. Большинство исследований выполняется нами в максимально короткие сроки.
Основные виды исследований:
Анализ крови
Анализ крови — одно из самых важных исследований в медицинской диагностике. Он позволяет выявить различные заболевания даже на первоначальной стадии развития, определить наличие в организме вирусов и инфекций. Основные виды исследований крови, которые проводятся в нашей лаборатории:
· клинический анализ крови
· биохимический анализ крови
· гормональные исследования
· онкомаркеры
Анализ мочи
Анализ мочи позволяет выявить особенности функционирования почек и органов мочеполовой системы, кроме того по результатам исследования можно судить и об общем состоянии здоровья человека. Ввиду того, что многие болезни протекают бессимптомно, данный анализ является обязательным. В идеале его необходимо сдавать хотя бы один раз в год. Если же, несмотря на отсутствие жалоб, в моче обнаруживаются примеси крови, изменяется цвет и иные показатели, необходимо в срочном порядке обратиться к врачу и выполнить анализ мочи.
общий анализ мочи
анализ мочи по Нечипоренко
проба Реберга
определение белка в суточной моче
Цитологические исследования
Цитология — лабораторное исследование, способное оперативно выявить наличие патологических изменений клеток. При помощи цитологического исследования есть возможность обнаружить патологию на ранней стадии. Особенно данный анализ зарекомендовал себя в диагностике раковых и предраковых заболеваний.
Цитологическое исследование соскобов шейки матки и цервикального канала
Срок выполнения анализа 1 день.
Гормонов щитовидной железы ТТГ, св. Т4, атТПО.
Избыток гормонов приводит к состоянию, при котором в анализе крови гормоны щитовидной железы повышены (оно называется тиреотоксикозом) – при нем человека беспокоит жар, потливость, раздражительность, нервозность, иногда трясутся руки. Если у пациента в крови очень много гормонов щитовидной железы – развиваются нарушения ритма и ухудшается функция сердца. При этом в крови одновременно выявляются высокие гормоны щитовидной железы Т4 , а тиреотропный гормон (ТТГ) понижен.
Недостаток гормонов проявляется слабостью, вялостью, сонливостью, развитием депрессии, ощущением зябкости, отечностью. Характерны нарушения менструального цикла у женщин, снижается способность к наступлению беременности. У мужчин снижается работоспособность, ухудшается потенция. При гипотиреозе важно определить не только гормоны – антитела к тиреопероксидазе (атТПО) также являются важным показателем, и их обязательно проверяют при первичном обследовании пациента с подозрением на снижение функции щитовидной железы.
ПСА (Простатический Специфический Антиген) — это белок, который формируется в ткани простаты и присутствует в крови здорового мужчины в незначительных количествах. Исследование уровня ПСА в крови используется для диагностики аденомы предстательной железы (доброкачественное увеличение) и воспалении простаты (простатите), высокий уровень ПСА, может указывать на присутствие рака простаты.
Helicobacter pylori – это особый вид патогенных бактерий, которые инфицируют желудок и двенадцатиперстную кишку. Эти микроорганизмы являются паразитами, продуцирующими большое количество токсинов, повреждающих слизистую оболочку внутренних органов. Подобные повреждения приводят к воспалениям и развитию гастрита, язвы и других заболеваний.
Иммуноглобулин Е необходимо сдавать при возникновении подозрений на такие заболевания как бронхиальная астма, гельминтоз, дерматит атопический, поллиноз и экзема.
Гликозилированный гемоглобин используется в основном для контроля уровня сахара в крови и проверки эффективности лечения сахарного диабета. Если оно эффективно, уровень гликогемоглобина снизится на длительное время, если нет, возрастет риск развития диабетических осложнений. В отличие от обычного анализа крови на глюкозу, показывающего ее содержание в крови на момент анализа, проверка на гликогемоглобин позволяет получить данные о среднем уровне сахара в крови на срок до 3 месяцев.
Наша лаборатория уделяет особое внимание качеству выполняемых исследований.
Некоторые преаналитические факторы (используемый антикоагулянт и соотношение объема антикоагулянта и биоматериала, свойства пробы (гемолиз, хилез, сгустки крови), длительность транспортировки и хранения биоматериала и др.) могут оказывать выраженное влияние на результаты лабораторных исследований. Поэтому перед выполнением исследований мы тщательно контролируют состояние образцов биоматериалов.
Мы несём ответственность за достоверный результат лабораторных исследований. В ряде случаев, если биоматериал неадекватен, исследование не проводится
Если Вы в результатах анализа получили вместо ответа один из указанных выше комментариев, Мы Вы с Вами свяжемся и выполним анализ повторно бесплатно.
Уважаемые пациенты, ниже представлены рекомендации для подготовки к отдельным видам лабораторных исследований. Соблюдение рекомендаций положительно влияет на точность и достоверность результата.
· Питание накануне сдачи анализа. Ряд анализов делают строго натощак. Например, биохимические (глюкоза, холестерин, билирубин и др.) и серологические тесты (сифилис, гепатит В), гормоны и др. «Натощак» — это когда между последним приемом пищи и взятием крови проходит не менее 8 ч (желательно — не менее 12 ч). Сок, чай, кофе, тем более с сахаром — тоже еда, поэтому придется потерпеть. Можно пить воду.
· Диетическое питание накануне сдачи анализа. Желательно за 1–2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье — перенесите лабораторное исследование на 1–2 дня. За час до взятия крови воздержитесь от курения.
· Время сдачи анализа
· Содержание многих элементов в крови подвержено суточным колебаниям, поэтому для ряда исследований кровь следует сдавать строго в определенное время суток. Так, кровь на некоторые гормоны (гормоны щитовидной железы), а также на железо сдают только до 10 утра.
· Физические нагрузки и эмоциональное состояние
· При сдаче венозной крови нужно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Поэтому перед процедурой следует отдохнуть 10–15 минут в зале ожидания, успокоиться.
· Совмещение с приемом лекарств
· Кровь на анализ сдают до начала приема лекарственных препаратов (например, антибактериальных и химиотерапевтических) или не ранее чем через 10–14 дней после их отмены. Исключение составляют случаи, когда хотят исследовать концентрацию лекарственных элементов в крови. Если вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
· Кровь не следует сдавать после рентгенографии, ректального исследования или физиотерапевтических процедур.
· Гормональные исследования
· При гормональных исследованиях у женщин репродуктивного возраста (примерно с 12–13 лет и до наступления климактерического периода) на результаты влияют физиологические факторы, связанные со стадией менструального цикла. Поэтому при подготовке к обследованию на гормоны ФСГ, ЛГ, пролактин, эстриол, эстрадиол, прогестерон следует указать фазу цикла. При проведении исследования на половые гормоны строго придерживайтесь рекомендаций вашего лечащего врача о дне менструального цикла, в который необходимо сдать кровь.
· Помните! В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка ваших результатов была корректной и была приемственность результатов, проводите исследования в одной и той же лаборатории, в одно и то же время. Сравнение таких исследований будет более корректным.